Patomorfologia
Patomorfologia i najważniejsze elementy badania histopatologicznego
Patomorfologia to dział medycyny zajmujący się rozpoznawaniem i klasyfikacją chorób na podstawie zmian morfologicznych w tkankach i narządach. Badania materiału tkankowego i/lub cytologicznego (pobranych wycinków, usuniętych narządów lub ich fragmentów, materiału pobranego w trakcie biopsji aspiracyjnej cienkoigłowej, cytologii złuszczeniowej) pozwalają rozpoznawać zmiany przednowotworowe, choroby nowotworowe, schorzenia zapalne i zwyrodnieniowe, oceniać stopień zaawansowania nowotworów oraz monitorować skuteczność terapii.
Badanie histopatologiczne wykonuje patomorfolog – lekarz specjalista, z którym pacjent zazwyczaj nie ma w ogóle kontaktu. Pobrany od pacjenta materiał (w trakcie zabiegu chirurgicznego czy poprzez wykonaną biopsję) zostaje przekazany do pracowni lub zakładu patomorfologii, gdzie pod okiem patologa zostanie odpowiednio opracowany i poddany analizie.
Ocena radykalności leczenia chirurgicznego
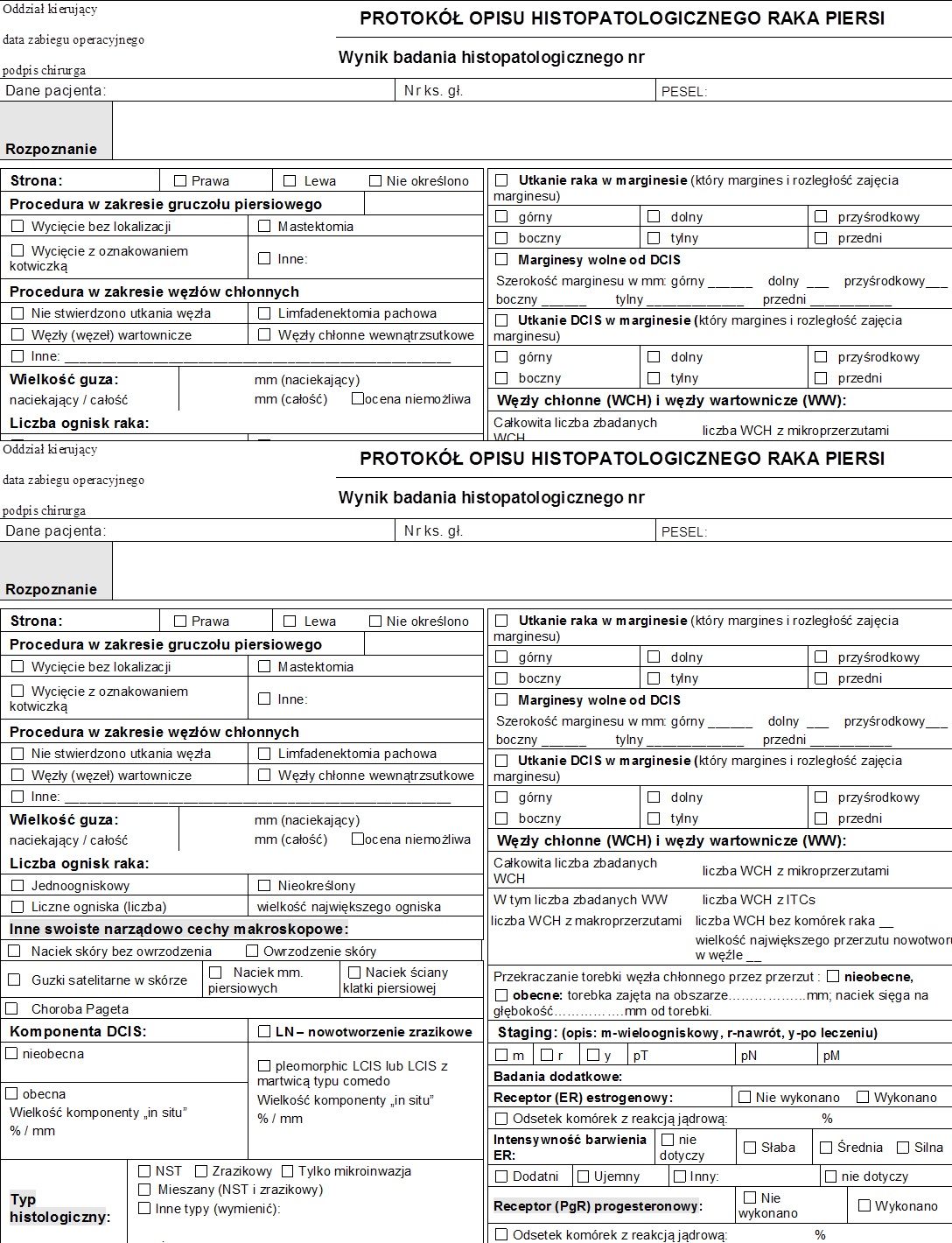
Kolejnym etapem udziału patomorfologa w procesie diagnostyczno-leczniczym pacjentek z rakiem piersi jest badanie histopatologiczne materiału po leczeniu chirurgicznym w przypadku raka wczesnego. Ocena tego materiału pozwala określić radykalność leczenia chirurgicznego, a także stan lokalnych węzłów chłonnych czy węzła pobranego w ramach procedury węzła wartownika. Na podstawie wyników tego badania lekarz prowadzący może podjąć decyzje o modyfikacji leczenia pacjentki.
Ocena odpowiedzi na leczenie przedoperacyjne
W przypadku choroby lokalnie zaawansowanej oraz uogólnionej leczenie rozpoczyna się często od leczenia systemowego (chemioterapia, leczenie celowane) określanego jako leczenie neoadiuwantowe, dobieranego na podstawie ocenionych wcześniej czynników predykcyjnych (status receptorów ER, PgR, HER2, wskaźnik Ki67). Po leczeniu neoadiuwantowym wykonuje się mastektomię lub zabieg oszczędzający (BCT) z usunięciem węzłów chłonnych dołu pachowego lub wykonaniem procedury węzła wartownika. Rolą patologa jest ocena materiału pooperacyjnego, odnalezienie siedliska (łoża) guza piersi, określenie stopnia regresji zmiany, określenie odpowiedzi węzłowej oraz ocena radykalności zabiegu. Na podstawie badania histopatologicznego odpowiedź na leczenie może zostać zakwalifikowana jako:
- pCR – całkowita odpowiedź – gdy w zbadanym materiale nie występują komórki nowotworu naciekającego;
- pPR – częściowa odpowiedź – gdy pomimo zmniejszenia wymiarów guza wciąż obecne są komórki nowotworu naciekającego lub przerzuty w obrębie węzłów chłonnych;
- pNR – brak odpowiedzi – gdy pomimo leczenia neoadiuwantowego guz lub zmiany węzłowe pozostają tej samej wielkości lub dochodzi do progresji choroby.
W ocenie odpowiedzi na przedoperacyjne leczenie systemowe zaleca się również określenie współczynnika RCB (Residual Cancer Burden). Jest to system określający resztkowe utkanie raka po leczeniu, wykorzystujący standardowe parametry, oceniane w trakcie analizy mikroskopowej preparatów histopatologicznych z łoża guza i węzłów chłonnych.
Diagnostyka wstępna nowotworów piersi
Diagnostyka patomorfologiczna stanowi podstawę rozpoznania raka piersi. Materiał do badania histopatologicznego pozyskiwany jest pod kontrolą mammografii, USG lub rzadziej rezonansu magnetycznego, najczęściej przy użyciu biopsji gruboigłowej (BAG) lub biopsji gruboigłowej wspomaganej próżnią (VABB). Rozpoznanie mikroskopowe (histopatologiczne) raka jest warunkiem bezwzględnym rozpoczęcia leczenia.
Badanie histopatologiczne pozwala ustalić typ histologiczny nowotworu, stopień zaawansowania, ocenić ryzyko nawrotu oraz ocenić najważniejsze czynniki, które w znacznym stopniu decydują o dalszym leczeniu (czynniki predykcyjne), tj. status receptorów estrogenowych (ER), progesteronowych (PgR), receptora HER2 oraz wskaźnika proliferacji Ki67, określającego zdolność komórek nowotworowych do dzielenia się (agresywność nowotworu). Biopsja aspiracyjna cienkoigłowa (BAC) nie powinna być wykorzystywana w diagnostyce podejrzanych zmian w piersi, gdyż materiał pozyskany w ten sposób nie pozwala na zróżnicowanie, czy jest to rak przedinwazyjny (DCIS, LCIS) czy inwazyjny (naciekający). Na podstawie oceny materiału z BAC nie można również określić stopnia zróżnicowania raka (jego histologicznej złośliwości) oraz w wiarygodny sposób ocenić czynniki predykcyjne (zwłaszcza status HER2).
- Wynik badania histopatologicznego powinien być opisany w formie wystandaryzowanego protokołu, w którym muszą się znaleźć wszystkie niezbędne informacje.
- Usunięcie guza (biopsja chirurgiczna/otwarta) bez wcześniejszego rozpoznania mikroskopowego raka z BAG lub VABB jest dopuszczalne tylko wtedy, gdy nie można wykonać biopsji lub istnieje rozbieżność pomiędzy obrazem klinicznym a jej wynikiem.
- Ciąża lub laktacja NIE są przeciwwskazaniem do wykonania biopsji, lecz informacja o powyższym stanie powinna być znana patomorfologowi.
- W przypadku wyniku niediagnostycznego (brak materiału, materiał zbyt skąpy lub nienadający się do oceny) należy biopsję powtórzyć.
Badanie histopatologiczne wraz z dodatkowymi badaniami obrazowymi pozwala określić stopień zaawansowania nowotworu (rak wczesny, lokalnie zaawansowany, uogólniony) i na tej podstawie umożliwia lekarzowi prowadzącemu dobór najlepszej metody leczenia.
W przypadku klinicznego podejrzenia przerzutów w pachowych węzłach chłonnych, konieczne jest wykonanie biopsji aspiracyjnej cienkoigłowej (BAC) podejrzanych węzłów chłonnych.
Najważniejsze czynniki rokownicze w raku piersi
Do najważniejszych czynników rokowniczych określanych na podstawie badania histopatologicznego należą:
- Wielkość guza
- Typ histologiczny i stopień złośliwości raka (G1, G2, G3)
- Obecność angioinwazji (naciekania naczyń chłonnych lub żylnych)
- Obecność przerzutów w węzłach chłonnych, liczba zajętych węzłów, naciekanie torebki węzłów i tkanki okołowęzłowej
- Status receptorów ER, PgR, HER2
- Wskaźnik proliferacji Ki67
- Podtyp biologiczny raka
Raki wykazujące ekspresję ER i PgR (hormonowrażliwe) charakteryzują się lepszym rokowaniem. Natomiast raki HER2-dodatnie należą do nowotworów o agresywniejszym przebiegu, ale zarazem można je leczyć w sposób celowany z zastosowaniem immunoterapii anty-HER2. Do najbardziej agresywnych nowotworów należą tzw. „raki trójujemne” nie wykazujące ekspresji żadnego z ww. receptorów. Żaden z tych czynników prognostycznych nie jest w stanie dokładnie określić przebiegu choroby, ale wiedza o ich stanie pozwala na zaplanowanie najbardziej korzystnej, zindywidualizowanej metody leczenia.